
卵巣がん治療の全て~ステージ別治療法から2025年の治療まで / 腹腔内化学療法 /腹腔内温熱化学療法
【YouTube動画でご覧になりたい方はこちら】
 濱元誠栄院長
濱元誠栄院長こんにちは、銀座みやこクリニック院長の濱元です。
今回のテーマは「卵巣がん治療の全て~ステージ別治療法から2025年の治療まで」です。
卵巣がんの特徴
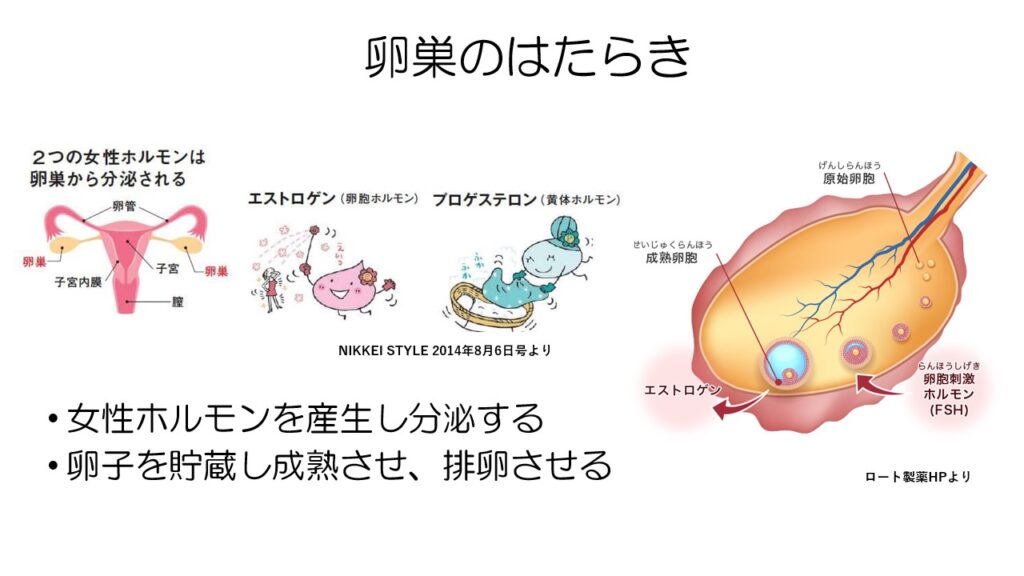
まずは卵巣の働きについてお話します。
卵巣は女性ホルモンであるエストロゲンとプロゲステロンを産生する働きがあります。
また、卵子の元を貯蔵し、思春期以降にはそれを成熟させて排卵するという働きがあります。
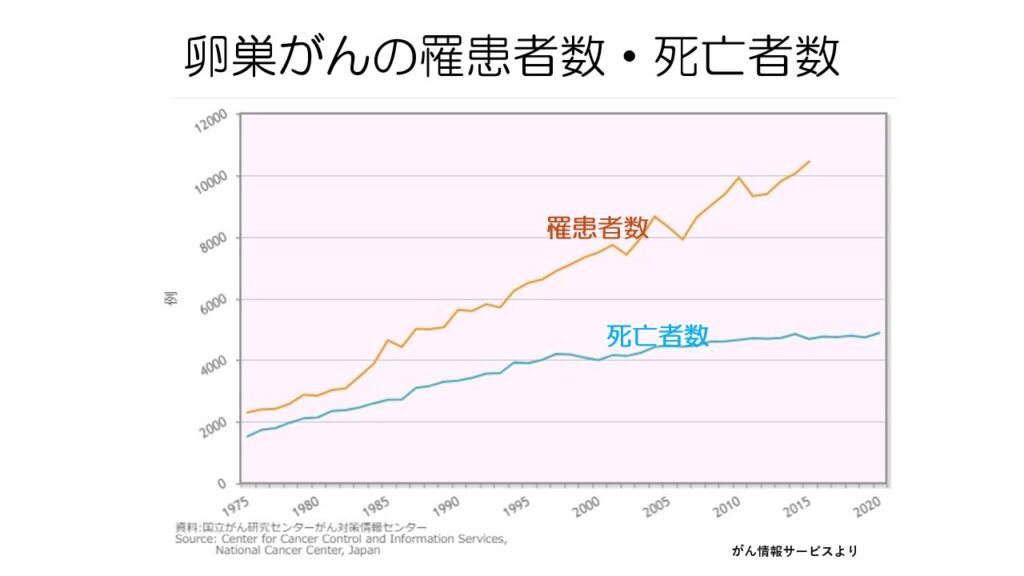
卵巣がんの罹患者数は年々増えています。
以前は、罹患者数と死亡者数が近かったのですが、最近では死亡者数の増加は緩やかになっています。
これは卵巣がんが昔より治りやすいがんになってきたということです。
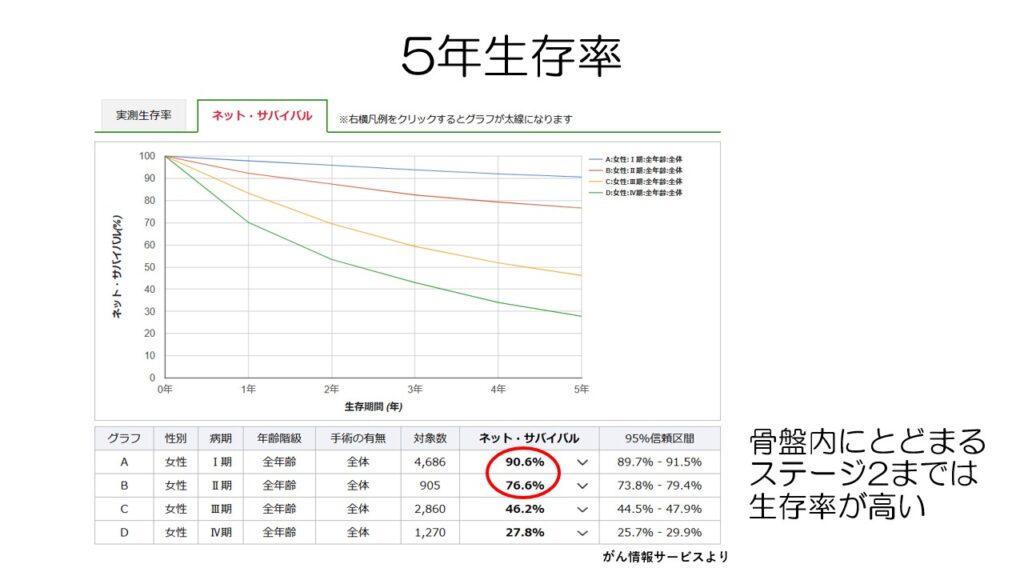
5年生存率を見てみると、がんが骨盤内にとどまるステージ1と2までは高いのですが、骨盤外の転移が見られるステージ3以上では生存率がガクンと落ちます。
早期発見がいかに大事かというのが分かります。
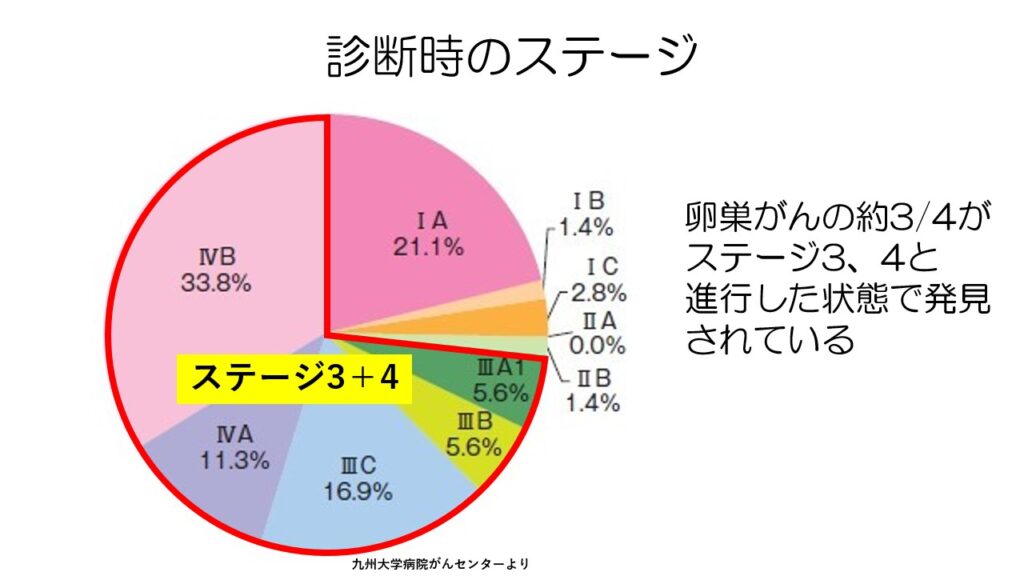
半数以上の卵巣がん患者さんがステージ3、4と進行したで卵巣がんと診断されています。
卵巣がんは見つけにくいがんと言えます。
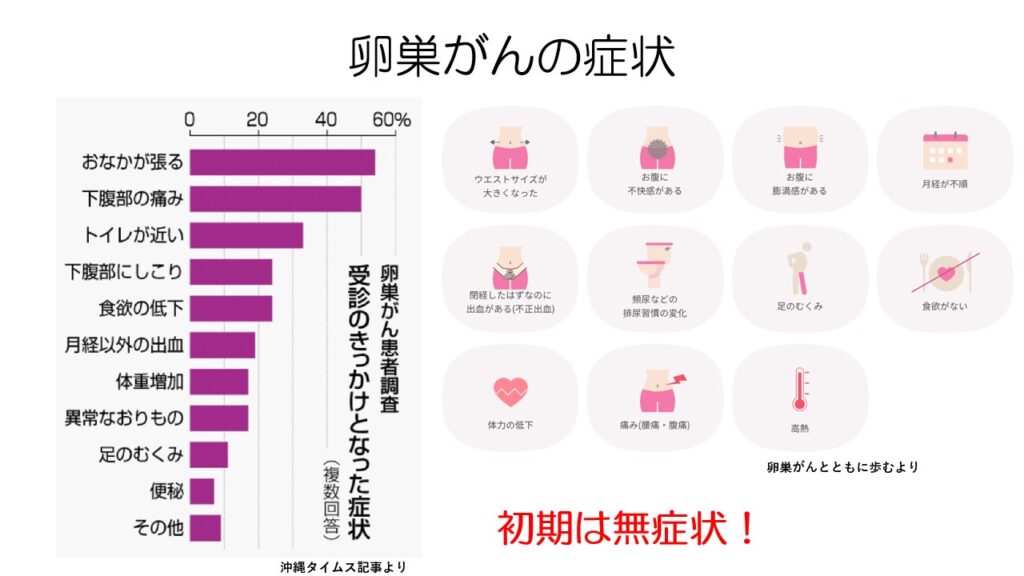
卵巣がんは初期の段階ではほとんど症状がなく、進行するまで症状が出ません。
進行してくると腫大した卵巣がしこりとして触れたり違和感や痛みが出てきます。
腹水がたまってくると、ウエストが大きくなったりお腹が張ったりといった症状が出てきます。
症状が出てから病院を受診する人が多いので、診断が遅れてしまいます。
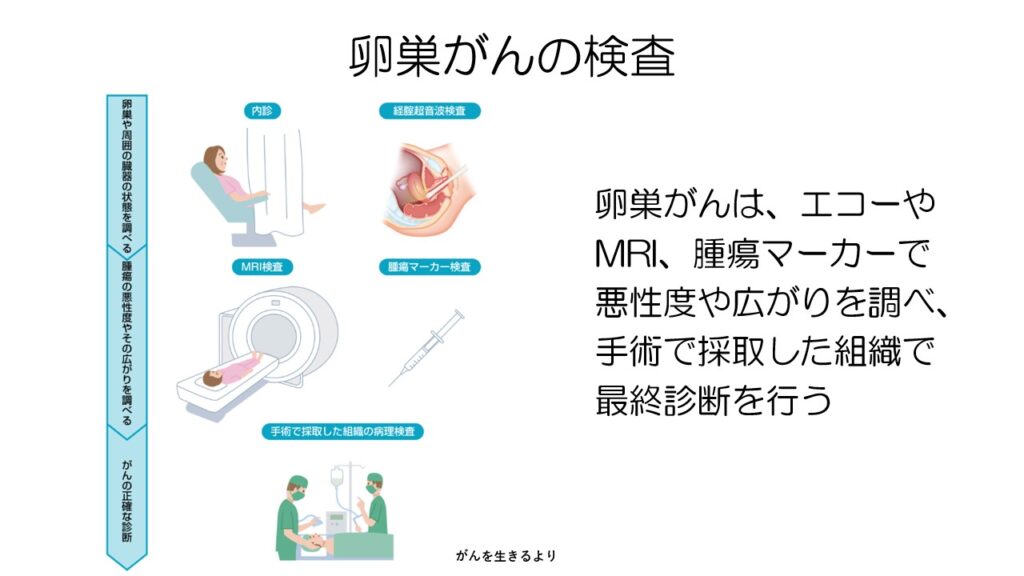
卵巣がんはどのようにして調べるかというと、まずは内診やエコー(超音波)検査で卵巣の状態を調べます。
その後は、MRI検査などでがんの広がりを調べます。
最後に手術を行って、確定診断をします。

卵巣がんのリスクがある人は、積極的に婦人科で検査を受けて欲しいです。
卵巣がんは女性ホルモンであるエストロゲンにさらされている期間が長いことがリスクになります。
産後しばらくはエストロゲンが激減する時期があるため、妊娠・出産経験のない人はエストロゲンにさらされる期間が長くなりリスクが高くなります。
また、40代以上というのもリスクになります。
45歳以上で6㎝以上の大きな卵巣のチョコレートのう胞がある人もリスクが高くなります。
後述しますが、乳がん卵巣がん症候群という遺伝性の病気があり、その方はリスクが跳ね上がります。
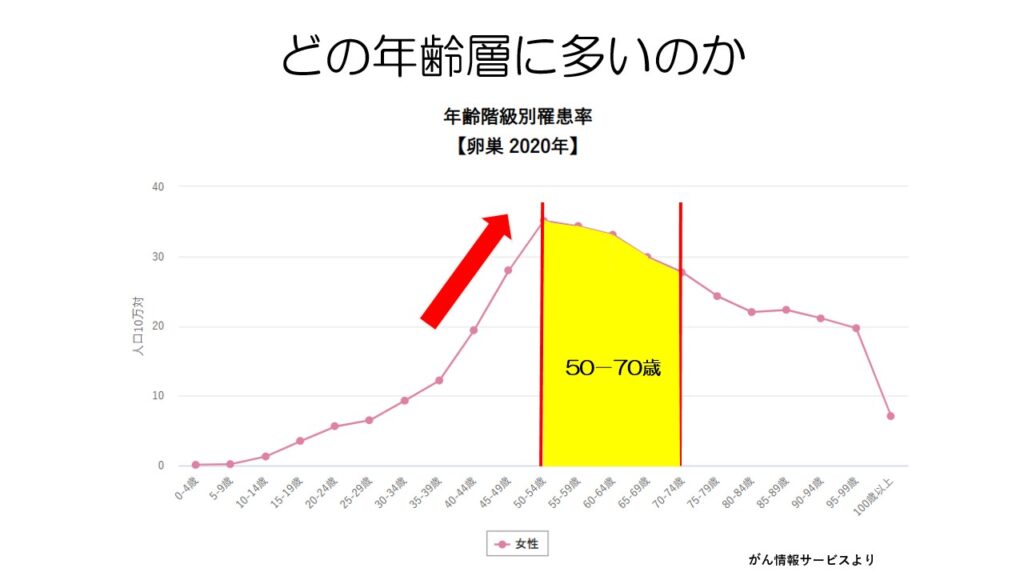
卵巣がんは40歳前後から急速に増え始め、50代から70代が最も多くなります。
40歳を過ぎたら定期的に婦人科で卵巣がんを調べることをお勧めします。
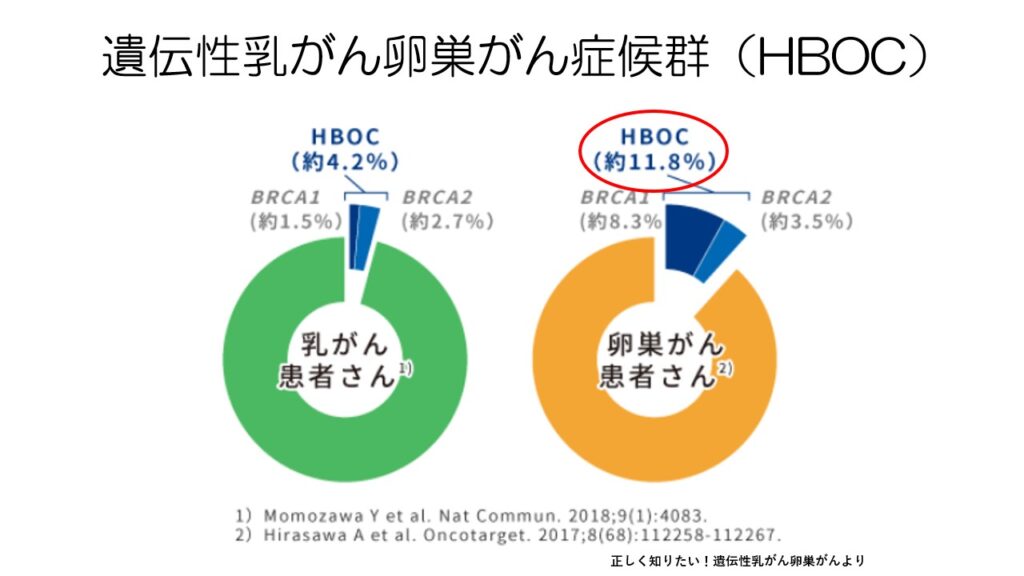
前のスライドで卵巣がんのリスクに家族歴があるというお話をしました。
卵巣がん患者さんの約1割が、遺伝性乳がん卵巣がん症候群だと言われています。
遺伝性乳がん卵巣がん症候群の患者さんは、BRCAという遺伝子の異常が見られます。
有名人で言えば、アンジェリーナジョリーさんもこの遺伝子変異が見られました。
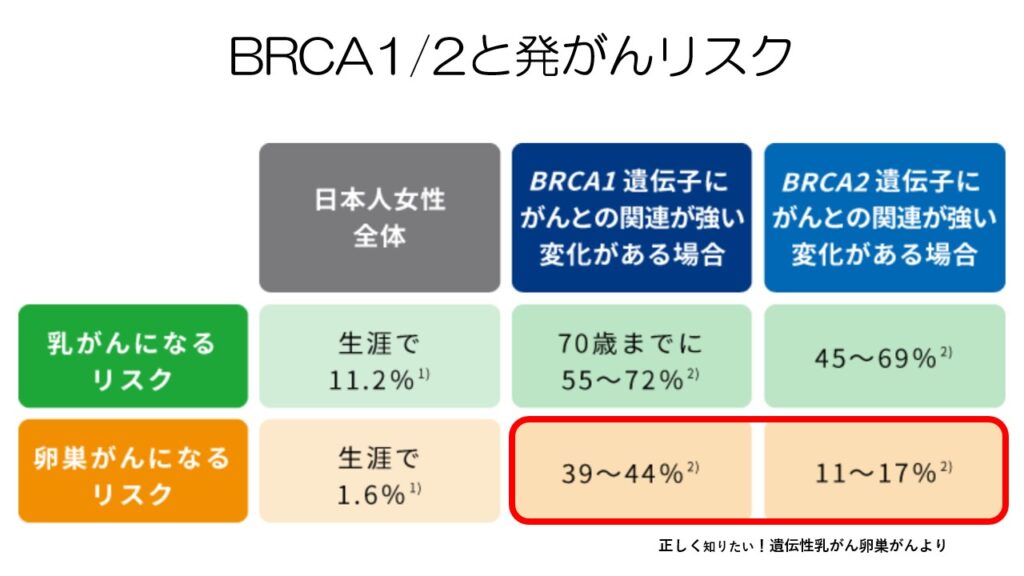
日本人女性が卵巣がんになるリスクは生涯で1%程ですが、BRCA遺伝子異常がある女性だと、70歳までに6割近くが卵巣がんになるリスクがあります。
卵巣がんの組織型
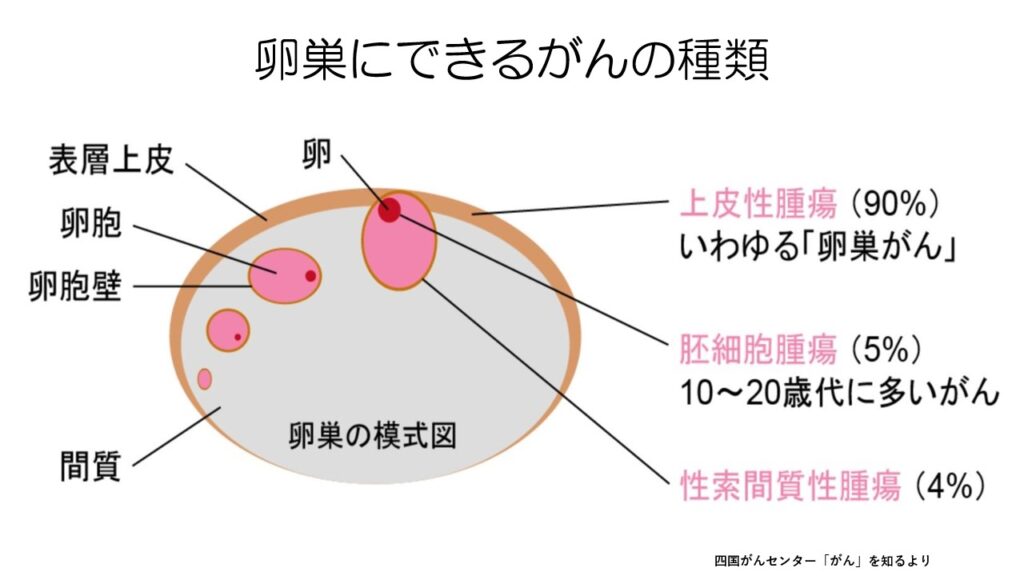
卵巣にできるがんのうち上皮由来のがんが大半を占めていて、一般的に「卵巣がん」と言うと、上皮性のがんのことを指します。
他には胚細胞腫瘍や性索間質性腫瘍、まれですが肉腫などがあります。
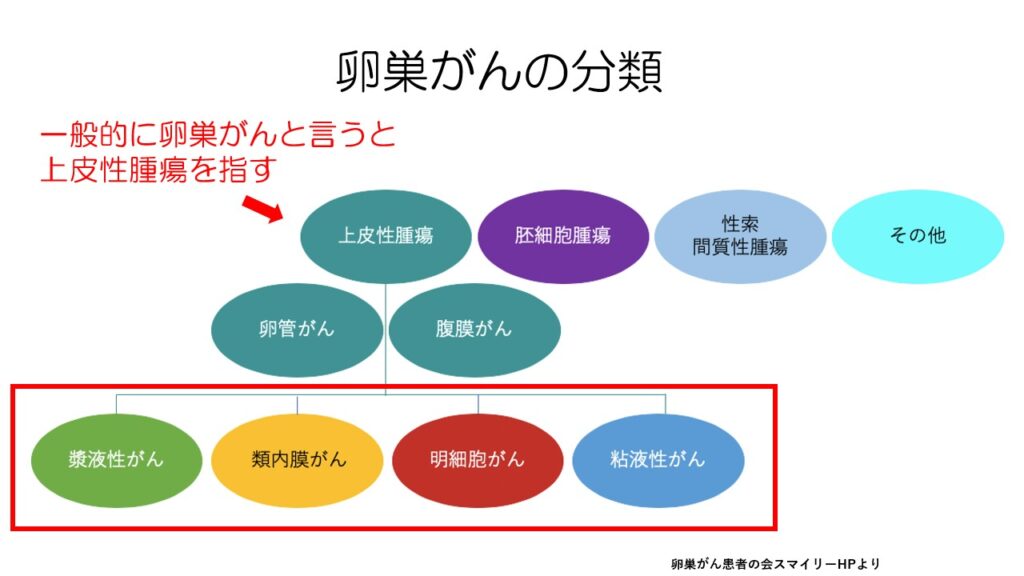
今回動画は、そのうちの上皮性のがんについて話をします。
上皮性のがんは、主に4つの組織型に分けられます。
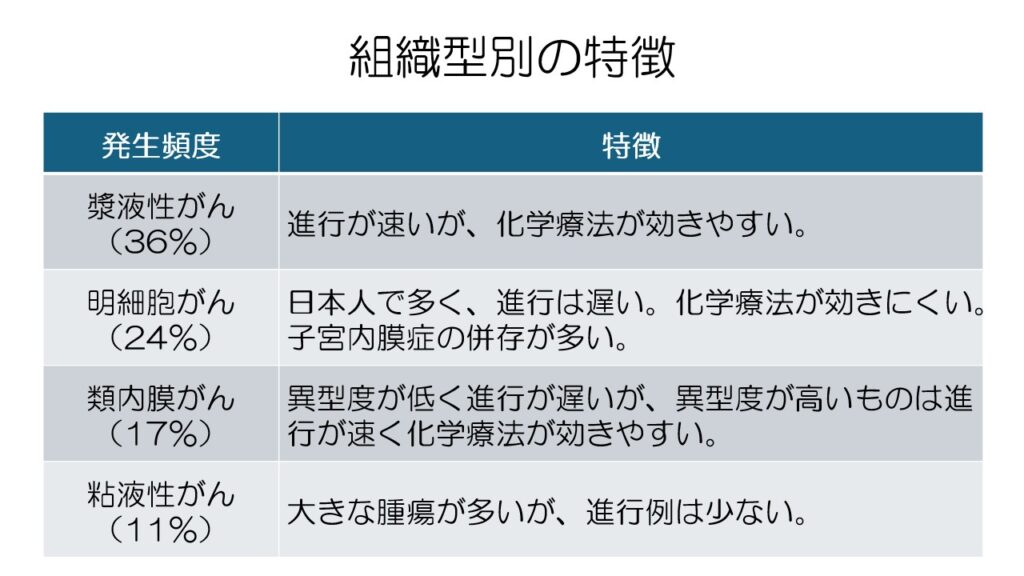
漿液性がんが最も多く、予後が最も良いです。
次に多いのが明細胞がんで日本人で多く見られるという特徴があります。
明細胞がんは化学療法が効きにくいです。
類内膜がんは異形度によって化学療法の効果が異なります。
粘液性がんは粘液がたまって大きくなりやすいですが、大きさの割には初期で見つかることが多いです。
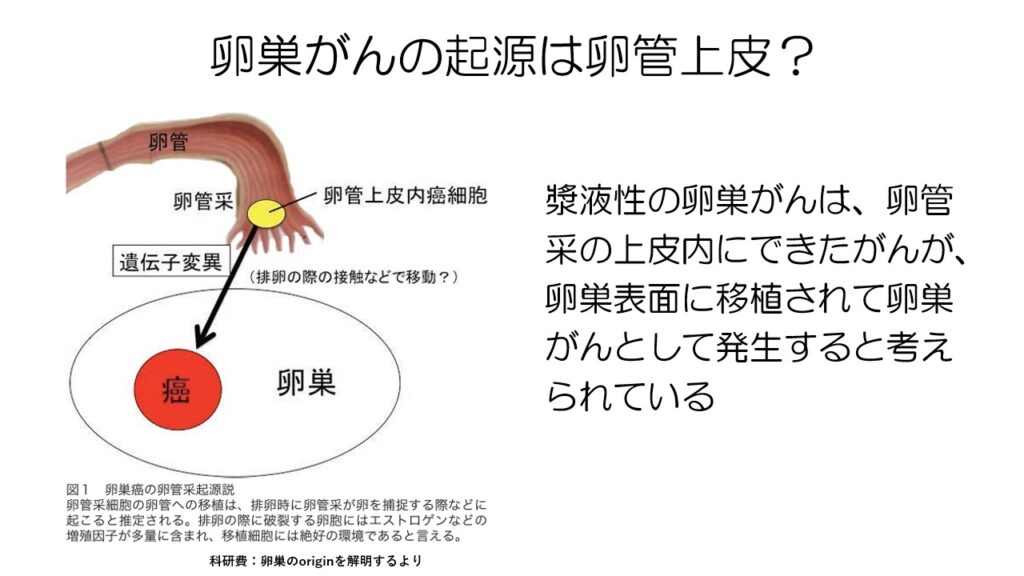
漿液性の卵巣がんは、卵管采の上皮にできたがんが卵巣に移植されて卵巣がんとして発生すると考えられています。
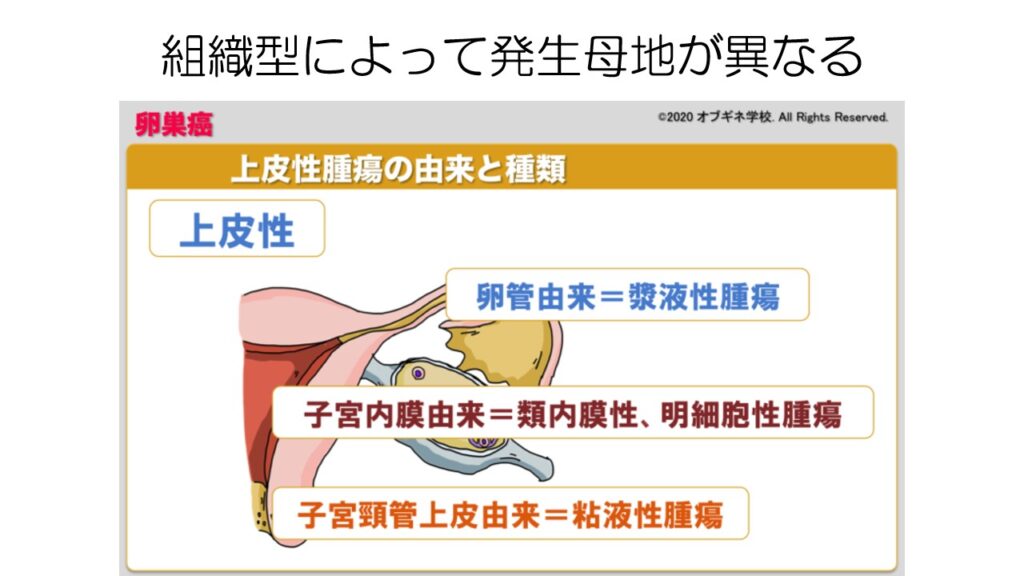
漿液性がん以外のがんも、それぞれ由来が異なっていると考えられています。
そのため、卵巣がんと言っても、顔つきが全く異なります。
ステージ別の治療法
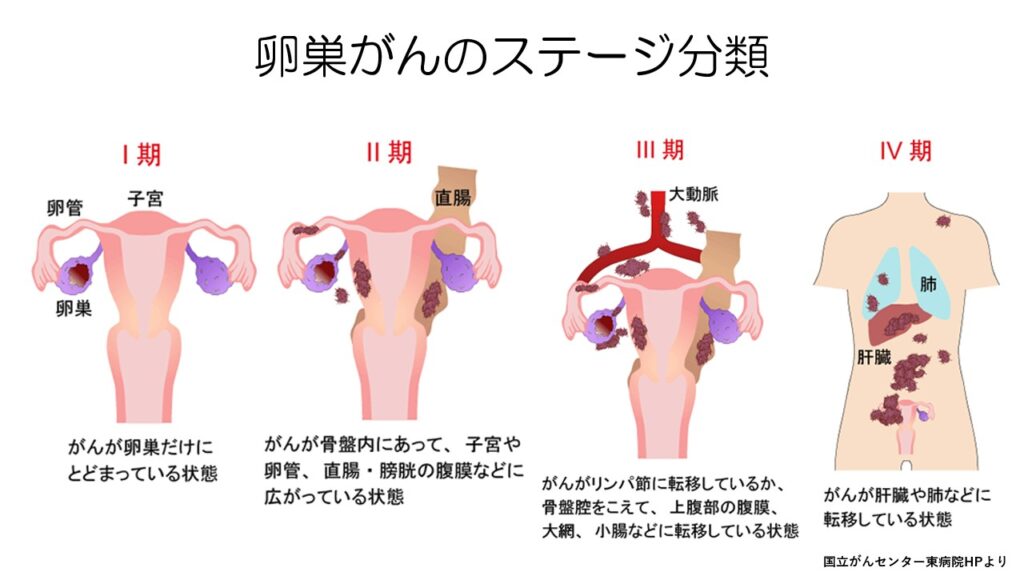
卵巣がんのステージ分類について。ステージ1は卵巣だけにがんがとどまっている状態を指します。
ステージ2はがんが骨盤内にとどまっている状態で、卵管や子宮、膀胱、直腸など周辺臓器に浸潤していても骨盤内であればステージ2です。
ステージ3は骨盤を超えて広がっている状態です。
ステージ4は肝臓や肺、遠くのリンパ節に転移がある状態です。
ちなみに、腹水の中にがん細胞が見られてもステージ1です。
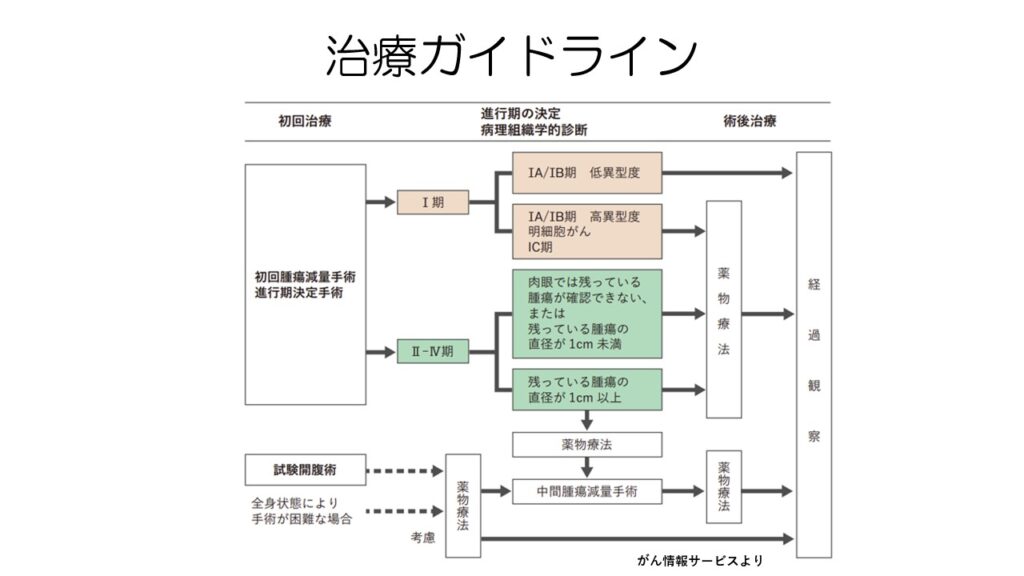
治療ガイドラインを見てみると、初めに手術を行うのは一緒なのですが、ステージ1とステージ2~4で分かれます。
卵巣がんは生検による確定診断が難しいため、手術を行って確定診断やステージを決めます。
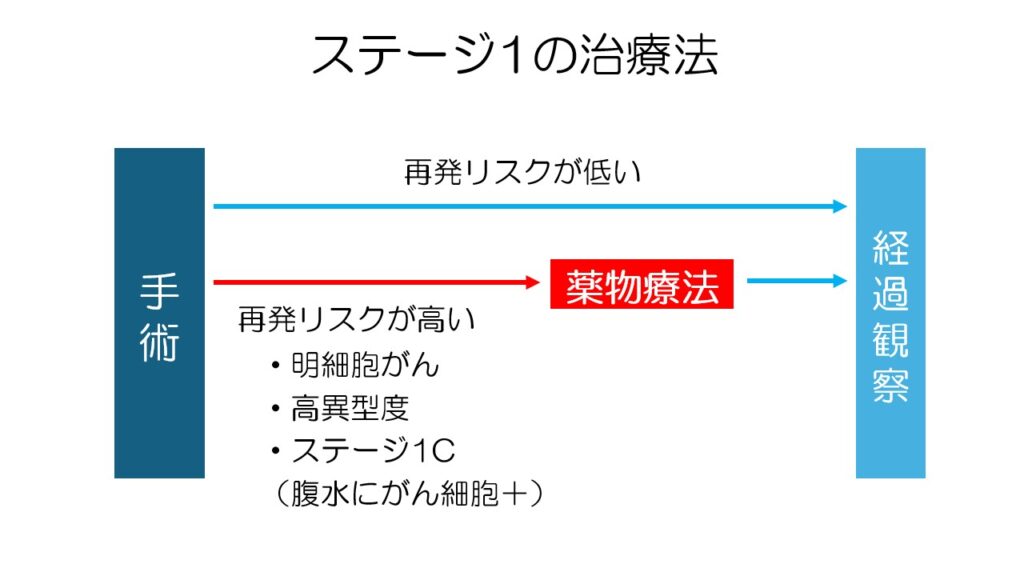
ステージ1の場合、手術後の病理検査で再発リスクが低いことが分かれば、手術のみで経過観察となります。
漿液性で異型度が高い場合や、明細胞がん、腹水にがん細胞が見られた場合などは、術後に薬物療法を行います。
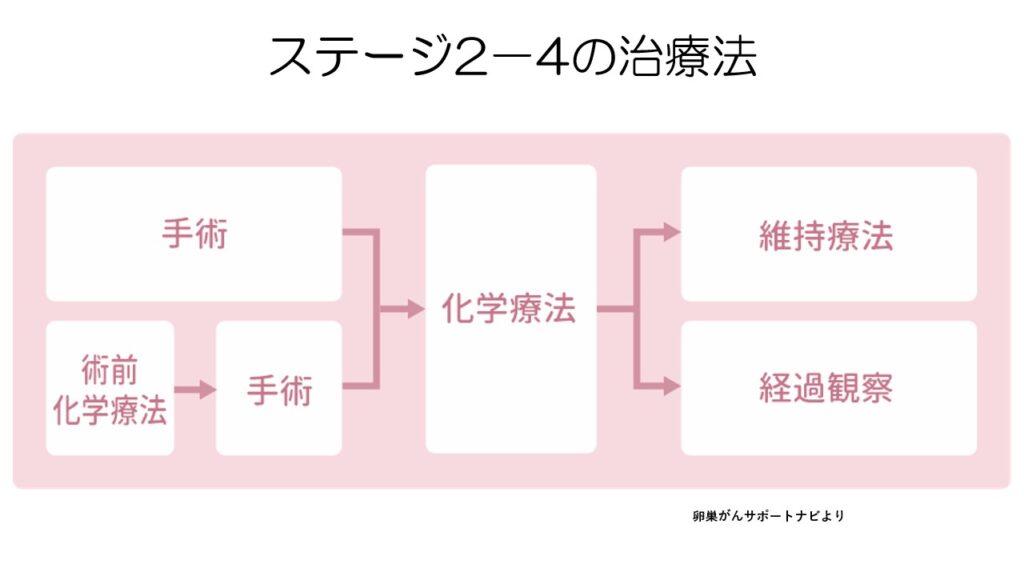
ステージ2-4の治療法は、ステージ1と似ていますが、初回手術で完全切除が難しそうな場合には、術前に化学療法を行うこともあります。

卵巣がんの初回薬物療法は主にTC療法が行われます。
TC療法にアバスチンを加えたり、TC療法でも投与間隔を狭めたドーズ・デンスTC療法を行うこともあります。
パクリタキセルが使用できない場合には、DC療法やカルボプラチン単独療法が行われます。
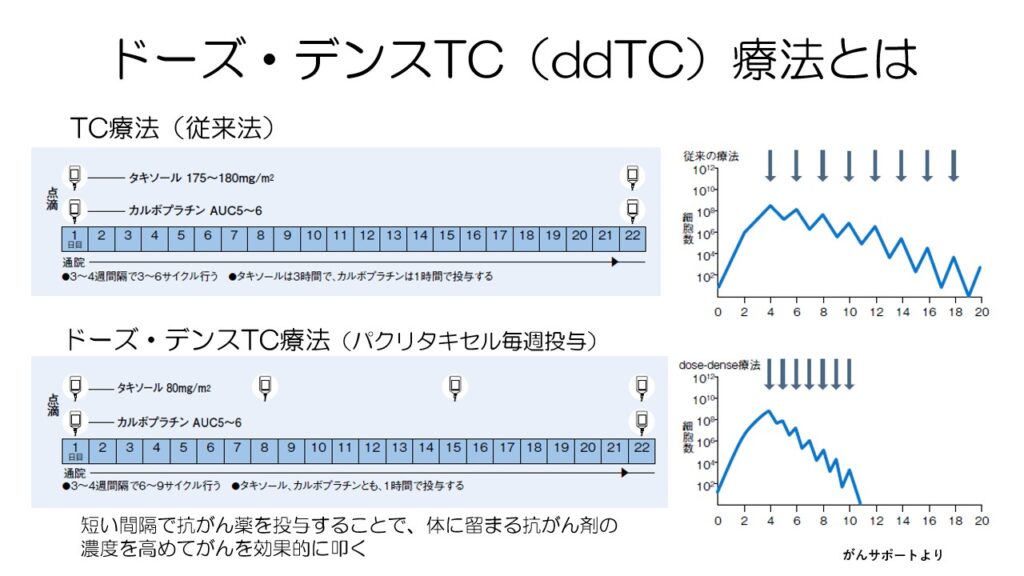
ドーズ・デンスTC療法は、パクリタキセルの投与量を減らし、3週おきを毎週投与する方法です。
右の図を見ていただくと分かりますが、がん細胞が回復する期間を与えず、短期間で死滅させることが目的です。
ただし、身体への負担も大きく、高齢者や全身状態が悪い患者さんには向きません。
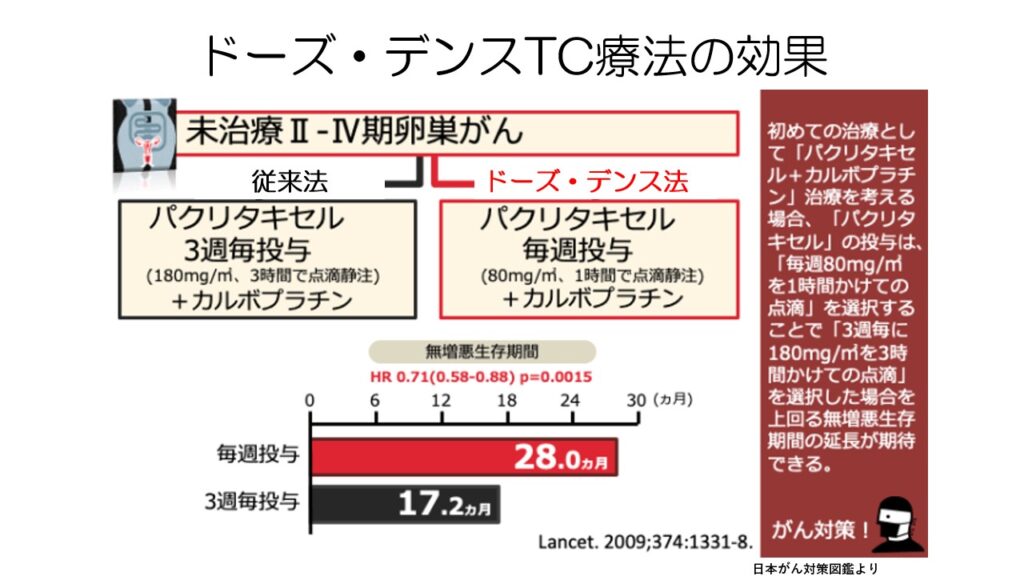
卵巣がんのTC療法で、左側の通常の投与法と、右側のドーズ・デンス法を比べた臨床試験です。
パクリタキセルを毎週投与するドーズ・デンス法の方が無増悪生存期間を延長します。
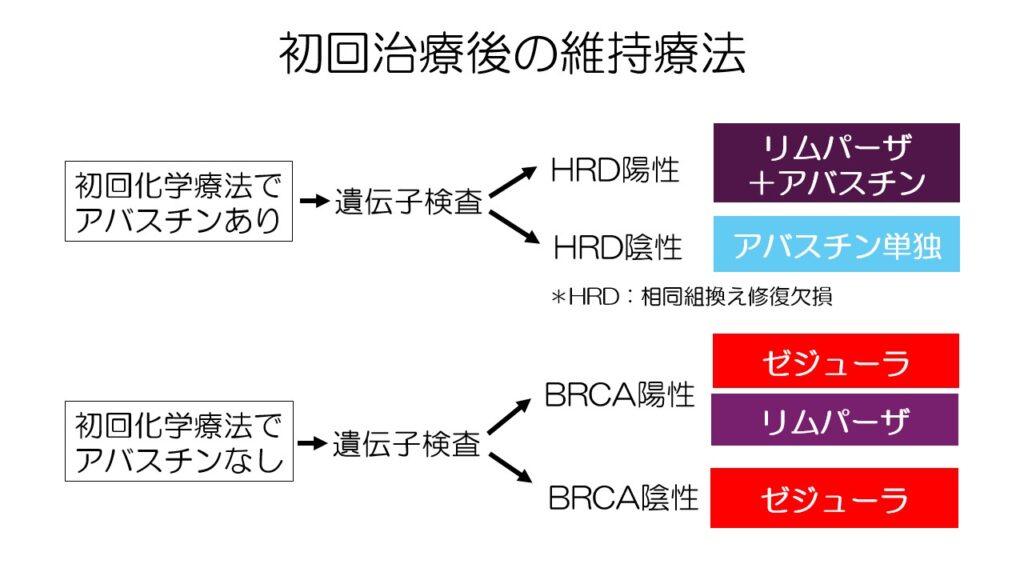
初回化学療法で完全奏功が得られた場合、維持療法が行われます。
アバスチンの有無と、HRD、BRCA変異の有無で維持療法のメニューが異なります。
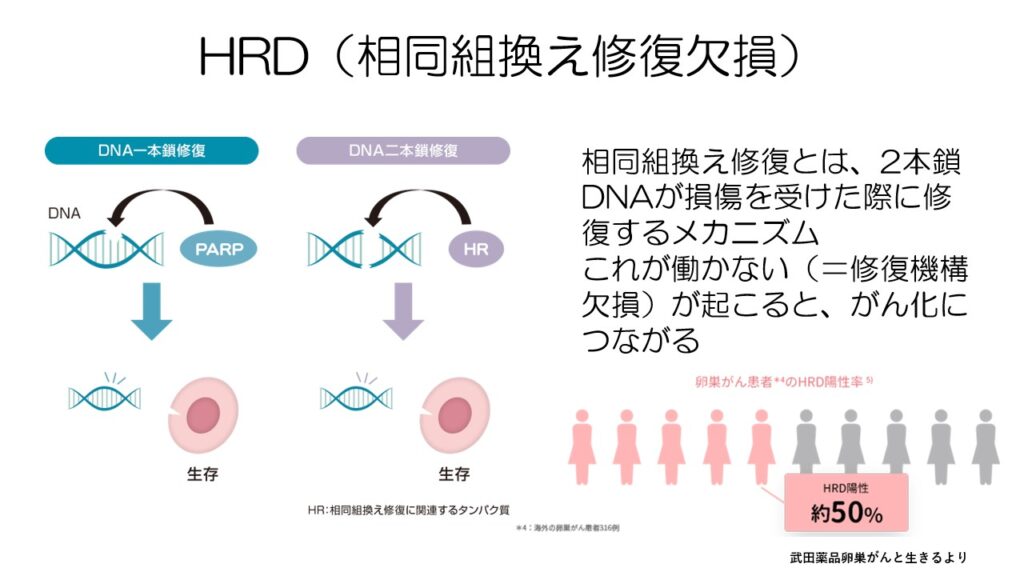
HRD(相同組み換え修復欠損)は遺伝子検査で調べることができます。
卵巣がん患者さんの約半数が、この異常を持っていることが分かっています。
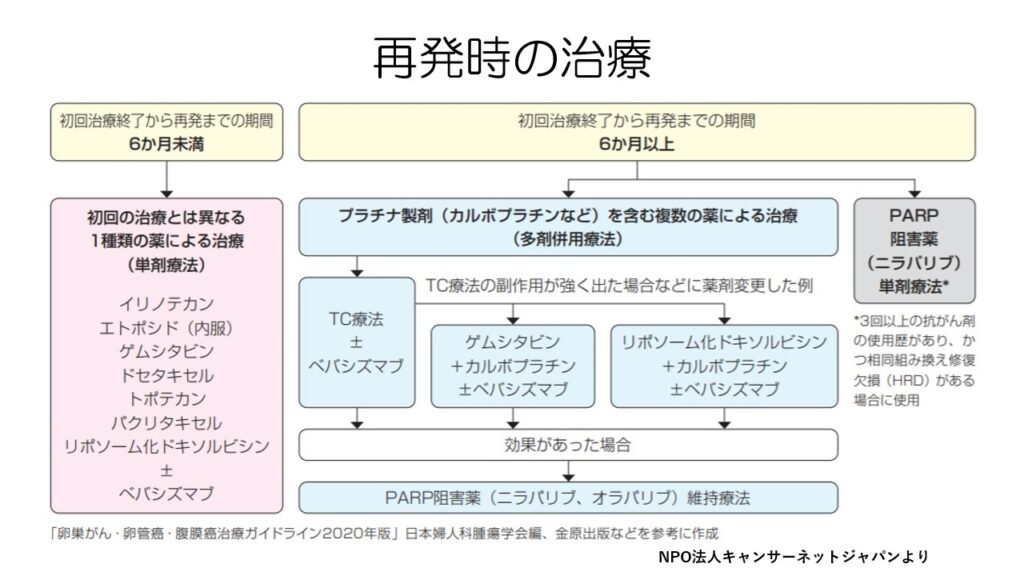
初期治療後はいったん薬物療法を中止し経過を見ます。
進行した卵巣がんだとかなり高い確率で再発するのですが、初回治療終了後から再発までの期間が、6か月未満か6か月以上かで治療方針が変わります。

6か月後以降に再発した場合には、”プラチナ感受性”と言われ、カルボプラチンが有効だと判断され、再びカルボプラチンを含んだメニューが組まれます。
TC療法のパクリタキセルを継続するのが難しい場合には、ドセタキセルのDC療法。ドキシルのPLD-C療法、ゲムシタビンのGC療法を行うこともあります。
右下の表を見ると、再発までの期間によって、次の抗がん剤の奏効率が大きく異なることが分かります。

6か月以内に再発した場合には、プラチナ抵抗性として、カルボプラチンは使用しません。
基本的に抗がん剤の単剤治療となり、それにアバスチンを加えることもあります。

抗がん剤単剤での奏効率はあまり高くありません。
最も奏効率が高いドーズ・デンス法はプラチナ抵抗性では保険適応外となっています。
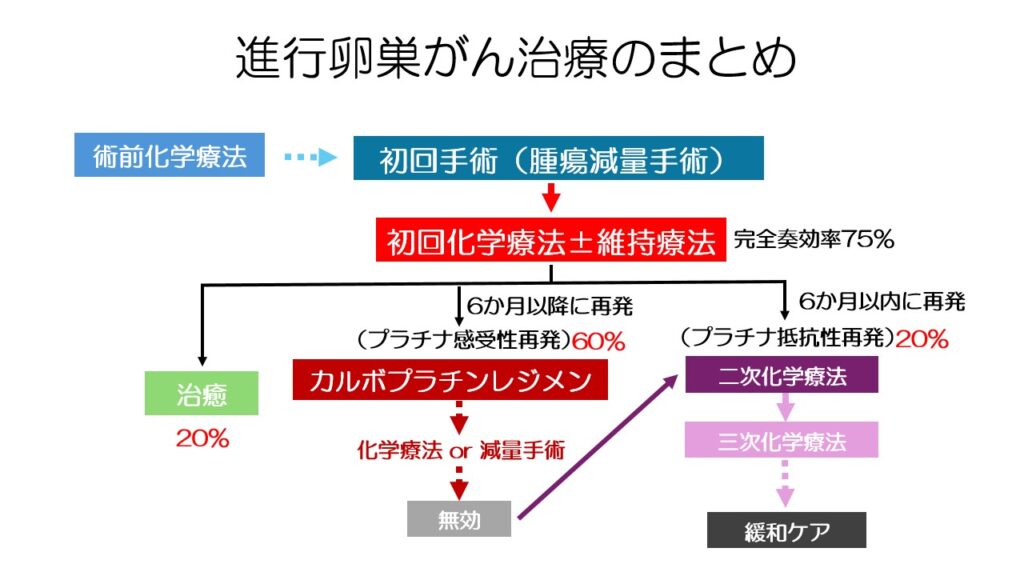
手術+化学療法の初回治療で、4分の3の症例で完全奏効が見られます。
その中で、そのうち再発せずに治癒するのが2割、プラチナ感受性再発が6割、残り2割はプラチナ抵抗性になります。
進行卵巣がんの治療は、初回手術でどれだけ腫瘍量を減らせるか、初回化学療法後にどれだけ緩解を維持できるかが大きなカギを握っています。
もし、プラチナ抵抗性再発となった場合には、化学療法の奏効率が低いため、新薬の開発が望まれています。
卵巣がんで期待される治療
ステージ3以上の進行卵巣がんでは腹膜への播種が腹腔内に広がっており、それらを手術で完全に取り切ることが難しいため、予後が悪くなります。
また、一度抗がん剤が効いても、腹膜に再発することが多く、腹膜播種をいかにコントロールするかが、進行卵巣がんの予後に関わってくるとも言えます。
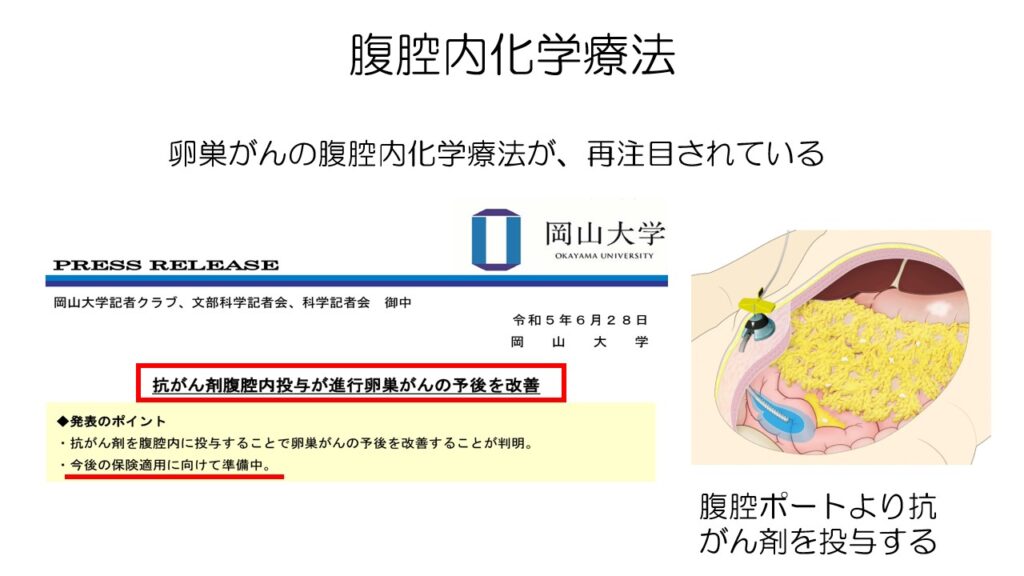
腹膜播種に対しては点滴の抗がん剤が効きにくいため、1990年代から腹腔内に抗がん剤を投与する方法が試みられています。
最近やっと投与方法が決まり、先進医療を経て、保険適応に向けて準備が進められています。
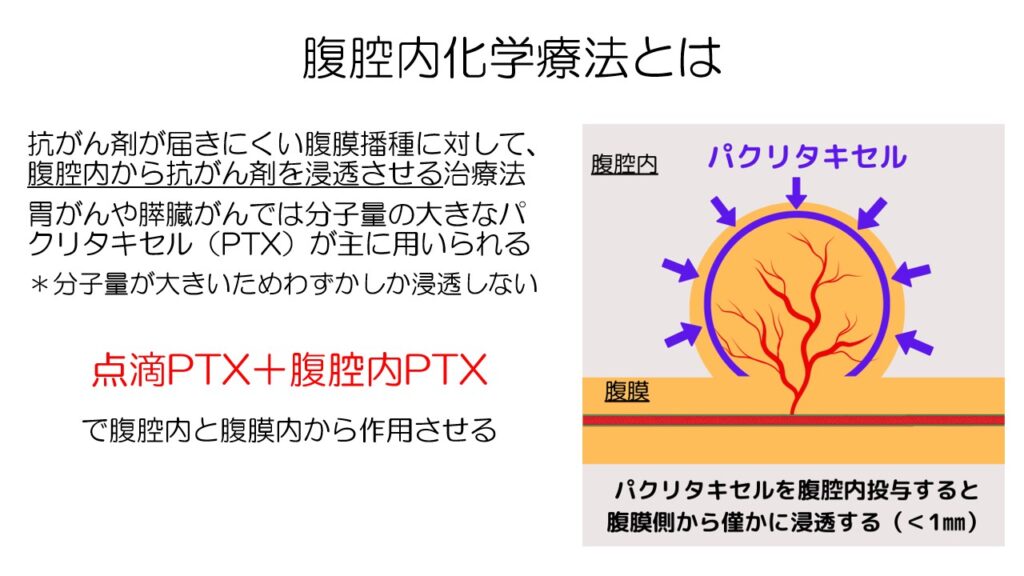
分子量が大きなパクリタキセルなどは点滴の投与では腹膜の表面まで成分が届きにくいため、腹腔内に抗がん剤を直接投与し浸透させる、腹腔内化学療法が試みられています。
ただ、腹腔内投与では腹膜の表面までしか浸透しないため、同時に点滴投与を行い、腹膜の内側からも外側からも抗がん剤を効かせます。

一方、卵巣がんで行わる腹腔内化学療法は、分子量の小さなカルボプラチンを使います。
腹腔内に投与したカルボプラチンは、腹膜を通過し腹膜播種に効果を発揮するだけでなく、血管内にも浸透し点滴投与と同様の効果も期待できます。
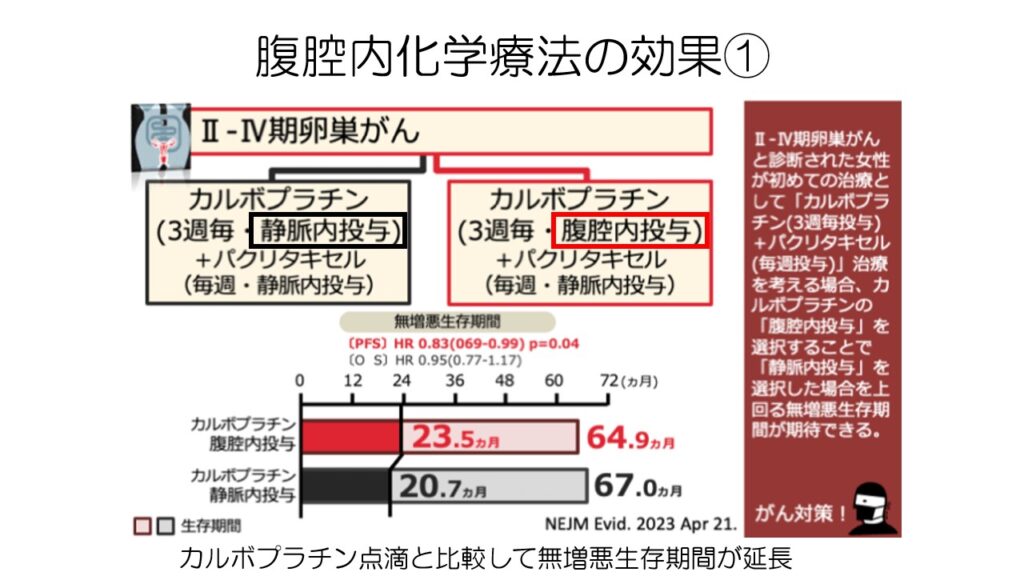
左側のドーズデンスTC療法と比較した臨床試験では、右側赤のカルボプラチン腹腔内投与の方が無増悪生存期間を延長しました。
生存期間では差がありませんでした。
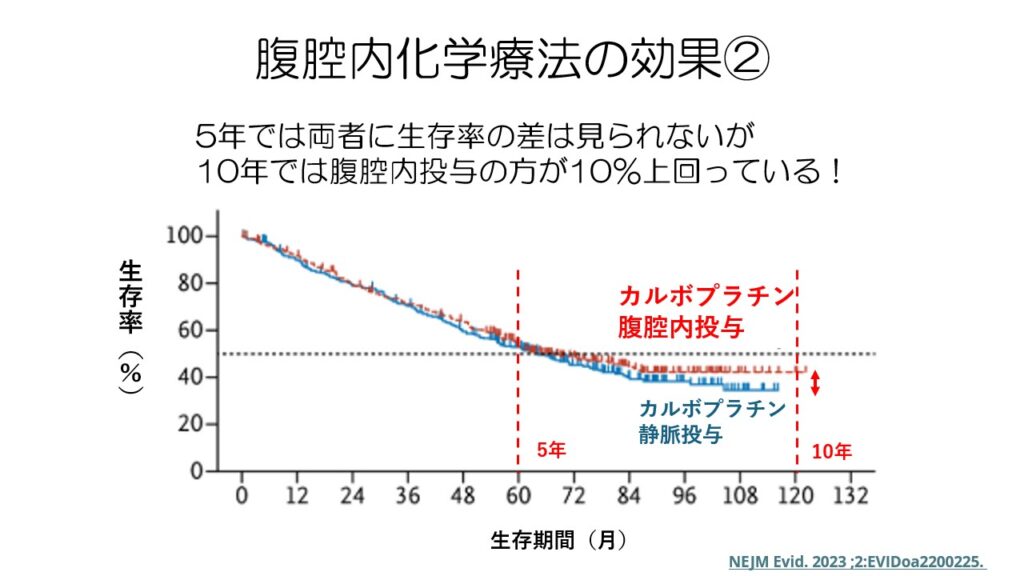
先の臨床試験の続きとして、5年ちょっとの経過では生存率の差は見られませんが、10年で見てみると、腹腔内投与の方が10%近く生存率が高くなっています。
近い将来、保険適応となり、点滴での投与よりも腹腔内投与が標準治療となる可能性もあります。
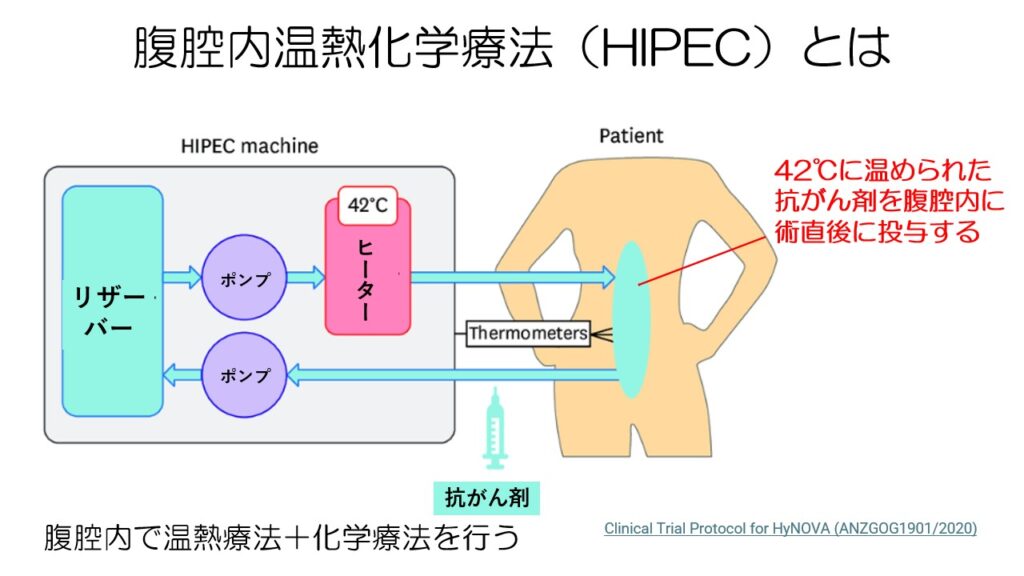
もう一つ、腹腔内の治療として腹腔内温熱化学療法があります。
42℃以上に温めた生理食塩水と抗がん剤(シスプラチン)を腹腔内に還流させ、腹腔内のがん細胞を死滅させることを目的として、減量手術直後に行われます。
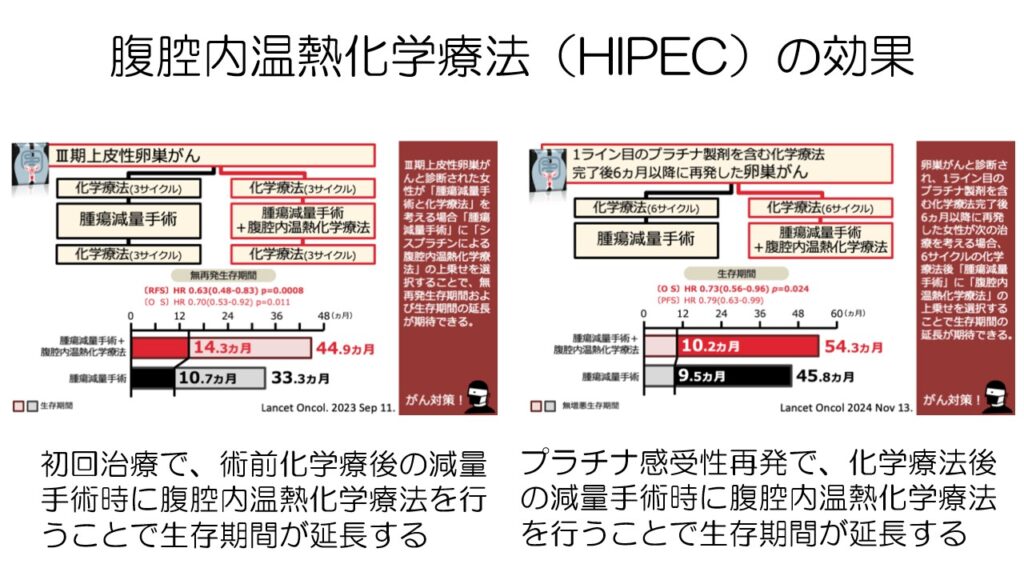
日本ではあまり一般的ではありませんが、欧米では腹腔内温熱化学療法行われており、ステージ3の卵巣がんで無再発生存期間と生存期間を延長させたり、再発卵巣がんで生存期間を延ばしたりしています。
コストの問題や手術時間が長くなることもあり日本ではあまり行われていませんが、これだけの結果が出ているので、将来的には日本でも保険適応となる可能性があります。
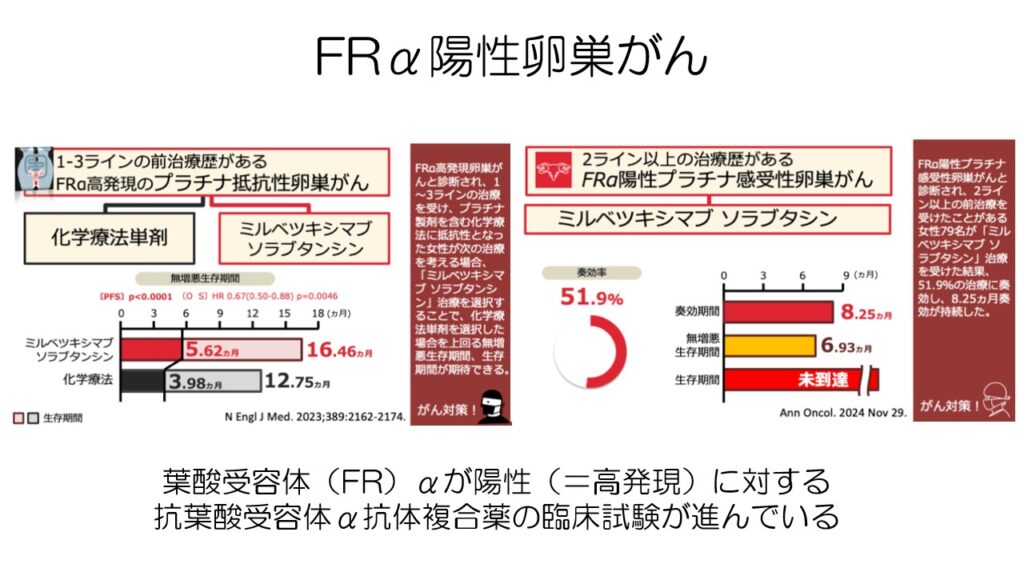
上皮性の卵巣がんで、ビタミンの一種である葉酸の受容体が高発現しています。
葉酸受容体に結合する抗体複合薬が三次治療以降で高い奏効率を示し、アメリカで承認されました。
日本は臨床試験が始まったばかりですが将来的に承認される可能性があります。
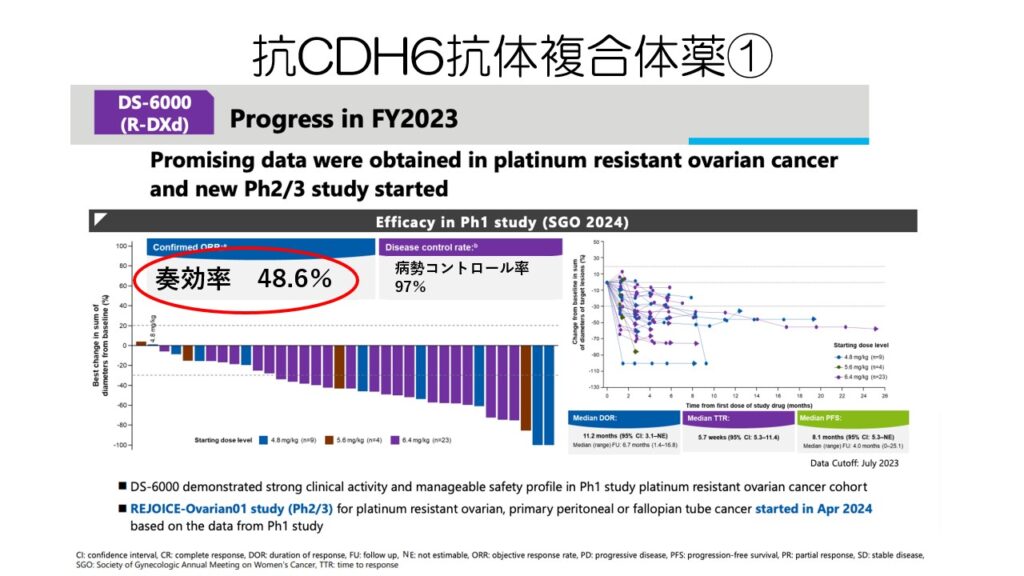
卵巣がんの7割以上に見られるCDH6というタンパクに対する抗体複合薬も開発が進んでいます。
第1相試験ではプラチナ抵抗性の卵巣がんに対して、50%近い奏効率が見られました。
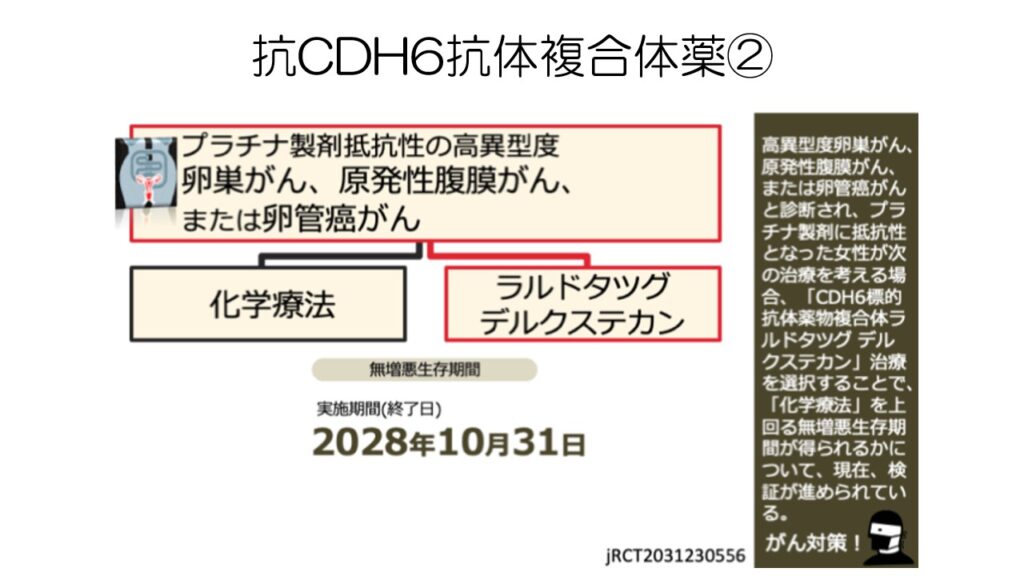
日本でも2024年に臨床試験が始まりました。
試験終了が2028年なので、その後承認となるともっと先になりそうです。
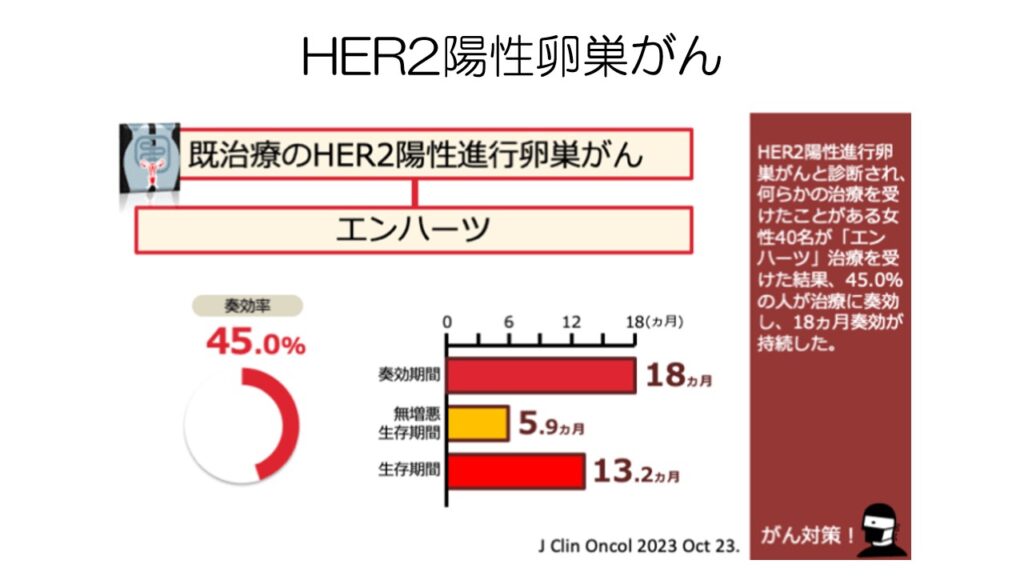
同じ抗体複合薬で乳がんなどに用いられるエンハーツも、プラチナ抵抗性のHER2陽性卵巣がんで高い奏効率を示しました。
卵巣がんのHER2陽性率は3割弱なので、適応となる患者さんは比較的多いと思います。
こちらは既存薬なので、先の2剤よりも承認は早いと思います。
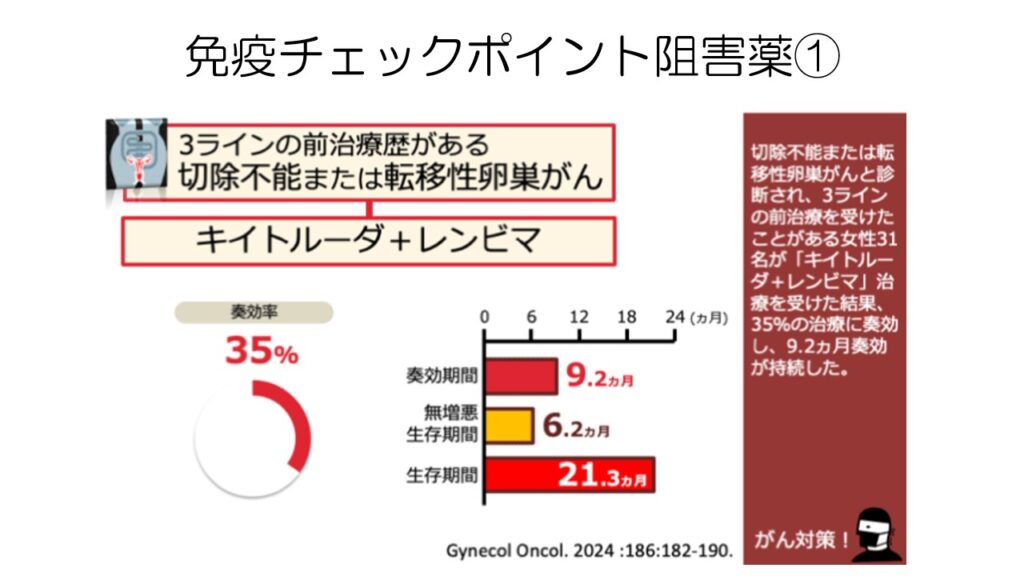
子宮体がんで保険適応となっている、キイトルーダ+レンビマも卵巣がんで臨床試験が進んでいます。
4次治療で35%の奏効率はかなり高いです。
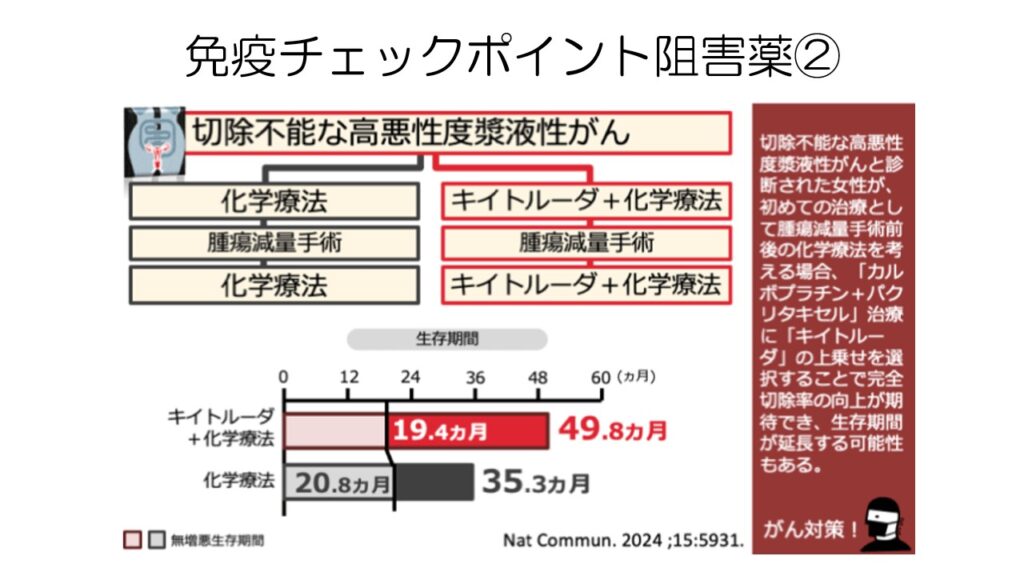
同じくキイトルーダを術前術後に化学療法と併用した臨床試験です。生存期間の延長が見らます。
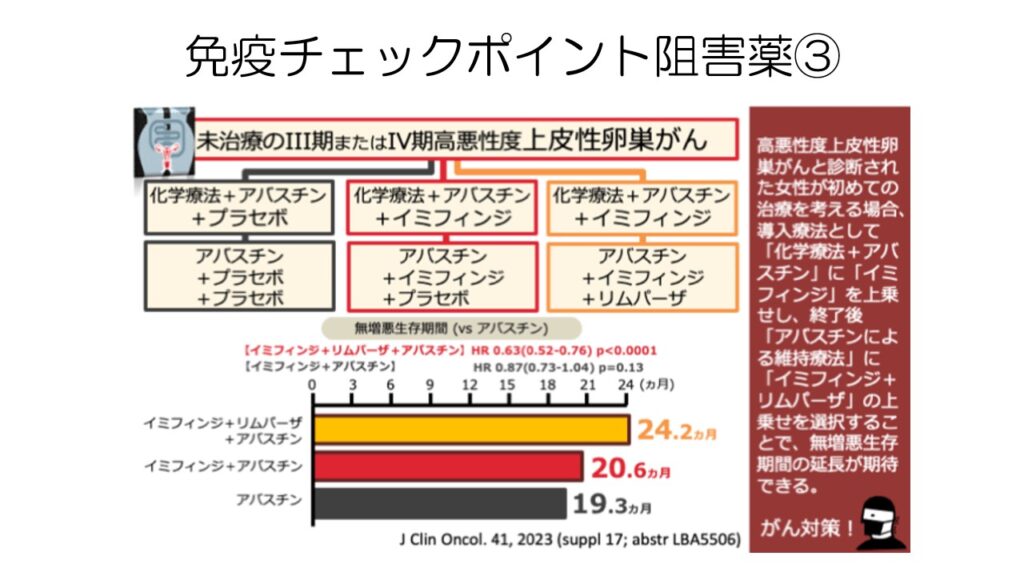
子宮体がんすでに承認されているイミフィンジも、化学療法との併用で生存期間を延長させました。
こちらも将来的には保険適応になる可能性があります。
卵巣がんの治療まとめ
- 卵巣がんは進行するまで自覚症状に乏しいので、リスクが高い人は定期的に婦人科で内診やエコー検査を行うべきである
- 卵巣がん治療の基本は手術だが、手術では完全に取り切れないことが多く、術後に化学療法を行う
- 腹腔内化学療法もしくは術中腹腔内温熱化学療法が予後を改善する可能性がある
- 新規の抗体複合医薬品や免疫チェックポイント阻害薬が今後承認され、生存期間がより延長する可能性がある




















コメント