
子宮がん(子宮頸がん、子宮体がん)ステージ4は治る? ステージ別治療法と生存率
【YouTube動画でご覧になりたい方はこちら】
 濱元誠栄院長
濱元誠栄院長こんにちは、銀座みやこクリニック院長の濱元です。
今回のテーマは「ステージ4の子宮がんは治るのか? ステージ別の治療法と生存率について解説」です。
「子宮体がんのリスクとステージ別の治療法」「子宮頸がんの予防法とステージ別の治療法」「子宮がんでよくある質問」についてお話していきます。
子宮の構造
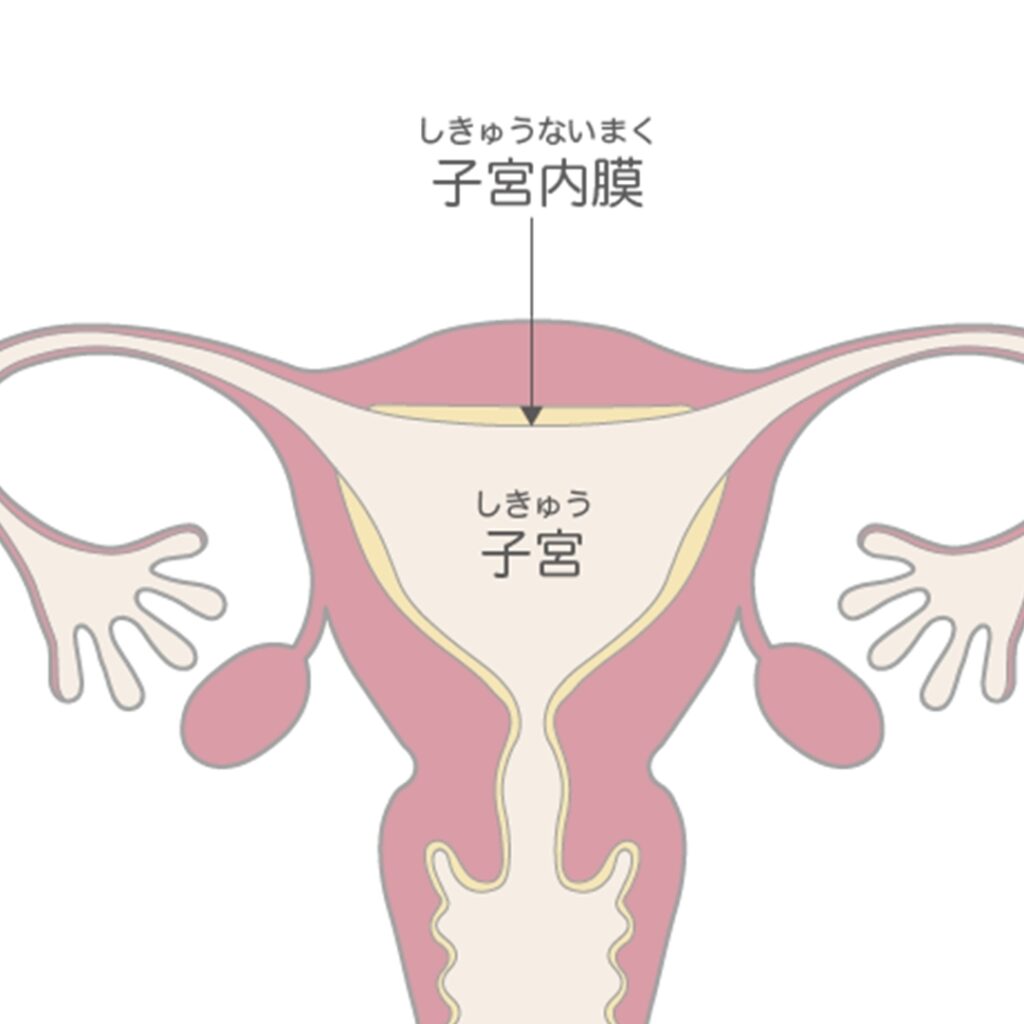
子宮は女性の下腹部の真ん中にあり、洋梨を逆さまにしたような形をしています。大きさは縦7cm、横4cmくらいで平たい形をしています。
上の方は子宮体部と言って赤ちゃんを育てる場所で中が空洞になっています。下の方は子宮頸部と言って細長い筒状で膣とつながり、出産の際の赤ちゃんの通り道になります。
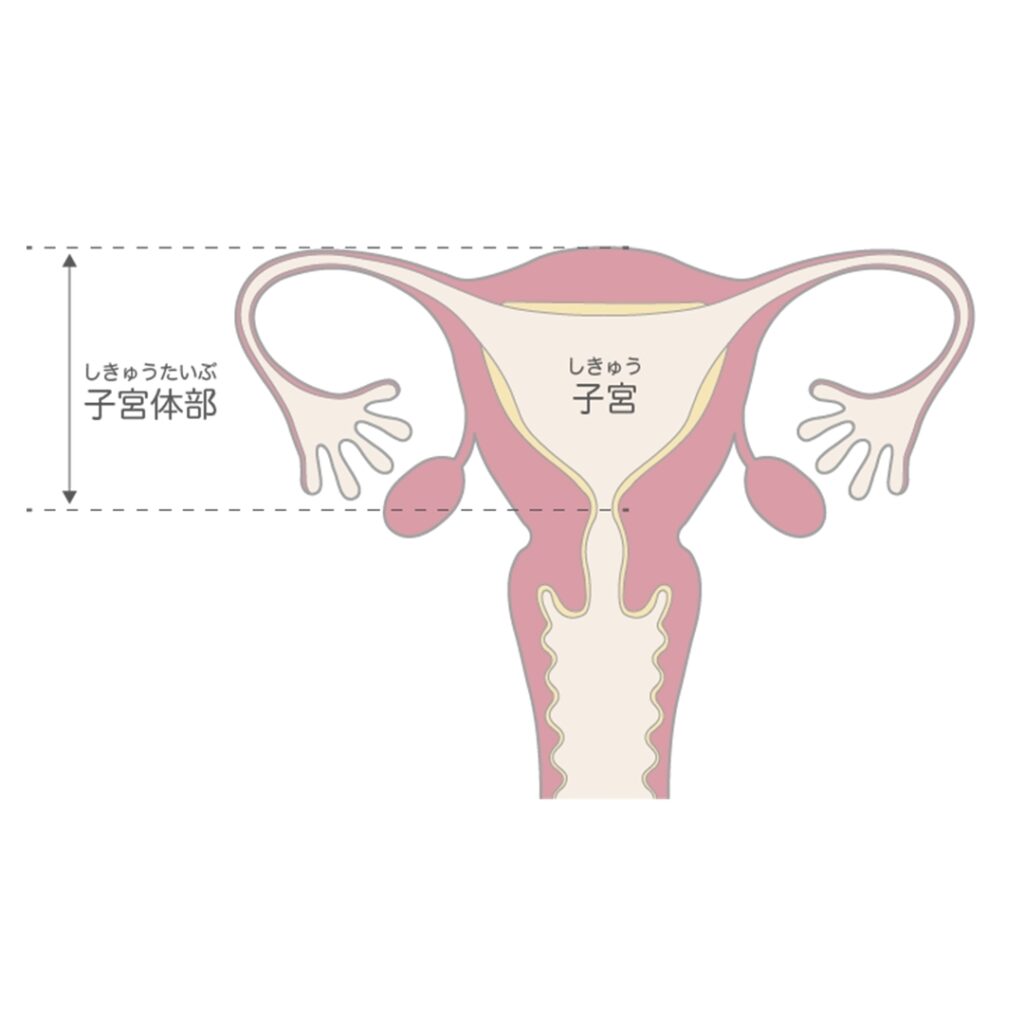
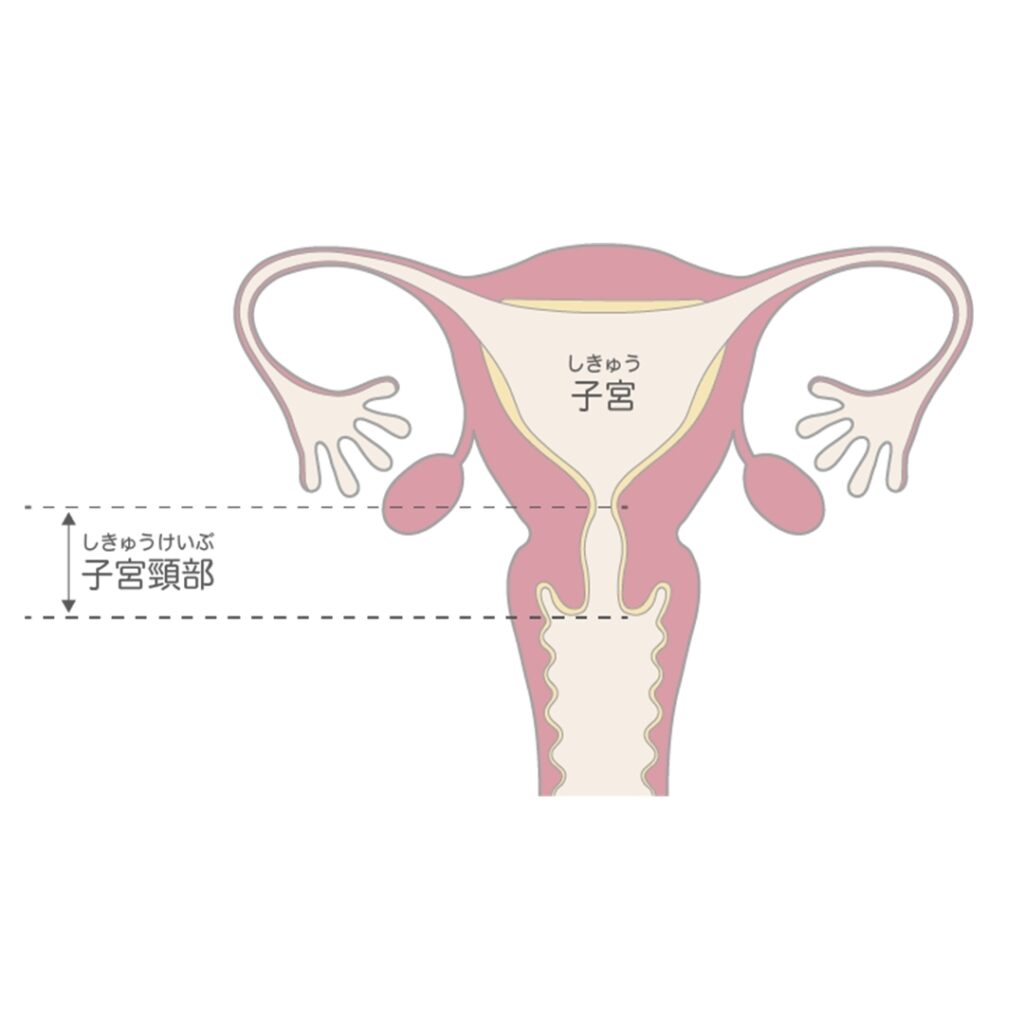
子宮にできるがんには子宮体がんと子宮頸がんがあり、それぞれ発生年齢や原因が異なります。
子宮体がんとは
まず子宮体がんについてお話しします。子宮体がんは子宮体部の子宮内膜にできるがんで、別名を子宮内膜がんと言います。1年に1万3千人が子宮体がんと診断され、この20年で患者数が3倍になるなど急速に増えています。
子宮体がんの好発年齢は50代60代と閉経後になる人が多いです。子宮体がんの80%は女性ホルモンであるエストロゲンが関係していて、エストロゲンにさらされている期間が長い人やエストロゲンの量が多い人などでリスクが高くなります。
エストロゲンにさらされている期間が長い人とは、主に以下の方です。
①妊娠・出産経験がない人

エストロゲンは妊娠・出産で一定期間低下するので、その期間がない人はエストロゲンが多い状態が長く続くことになります。
②閉経が遅い人
閉経時期が53歳以降だとリスクが2倍になります。
③太っている人

閉経後は脂肪からエストロゲンが作られるようになるので、脂肪が多い、つまり肥満の人ほど子宮体がんのリスクが高まります。
身長(cm)-体重(kg)が90を超える人はリスクが高くなります。例えば身長が155cmだとすると、155引く90で、体重が65kg以上の人でリスクが高くなります。
その他にも様々なリスク要因があり、それらが複雑に絡み合って子宮体がんになると考えられています。
その他、子宮体がんのリスクが高い人は以下の通りです。
①子宮内膜異型増殖症の人
宮内膜が異常に厚くなっていて、検査で異常な細胞(異型細胞)が見られた状態は、子宮体がんに進む前段階だと言われています。
②乳がんのホルモン療法をしている人
タモキシフェンという乳がんのホルモン剤には子宮内膜を増殖させる作用があり、不正出血や子宮内膜ポリープが起こりやすいと言われています。
タモキシフェンを内服する場合には、子宮体がんの検査を定期的に行うよう勧められています。
③糖尿病の人

糖尿病の人とそうでない人を比べると、糖尿病の人の方が子宮体がんのリスクが高いと言われています。肥満になるような食生活をしているからなのか、糖尿病自体が悪さをしているのかは不明です。
④遺伝子の病気のある人

遺伝的に大腸がんや子宮体がんになりやすい病気があり、リンチ症候群と呼びます。子宮体がんの数%はリンチ症候群による遺伝性のものだと考えられています。
その場合は比較的若い年齢で子宮体がんになります。リンチ症候群では他にも、卵巣がん、胃がん、小腸がん、胆道がん、尿管がんになりやすいとされています。
子宮体がんのステージ分類と治療方針
子宮体がんは早い段階から長期間続く不正出血やおりものの異常(褐色になる、悪臭がするなど)がみられるため、婦人科を受診し早期発見されることが多いです。
子宮体がん患者の4人に3人は子宮体部にがんが限局しているステージ1で見つかり、ステージ1で見つかった場合には手術治療を行い、5年生存率95%とほぼ完治します。
ただ、ステージ1という早期で見つかっても手術は子宮だけでなく卵管と卵巣も切除します。子宮体がんは卵管を通って卵巣に転移することが多く、子宮体がんと同時に卵巣転移が見つかることがあるためです。閉経前の人が卵巣を切除してしまうと、卵巣からの女性ホルモンが無くなるため閉経したのと同じ状態になります。
閉経すると更年期障害、コレステロール値の異常、骨粗鬆症、心臓病、膣の萎縮などのリスクが高まります。手術で卵巣を切除し、予定年齢より早期に閉経してしまうと、閉経期間が長くなり、これらのリスクがさらに高くなります。
子宮体がんのステージ2は子宮頸部までがんが広がっている状態で、ステージ3はがんが子宮の外に顔を出している、もしくはリンパ節転移がある状態です。
ステージ2と3も治療方針は手術で、子宮と卵管、卵巣、リンパ節を切除します。
ステージ4は膀胱や直腸に浸潤している(食い込んでいる)、もしくは他の臓器に転移している状態です。ステージ4はがんをすべて切除するのは困難なので、抗がん剤治療を行います。
ステージ別の5年生存率を見てみると、ステージ1は95%、ステージ2は88%、ステージ3は68%であるのに対して、ステージ4は22%と極端に低くなります。ただ、ステージ4でも、手術で切除できる場合にはできる限り手術を行います。手術ができた場合は、5年生存率が30%と少し高くなります。
子宮体がんは早期発見・早期治療で治る病気です。好発年齢である40代後半以降は、ちょうど閉経前で生理不順となりやすく、不正出血があっても「更年期だから」と自己判断しがちです。
 濱元誠栄院長
濱元誠栄院長早期発見するためには、不正出血やおりものの異常があれば、一度は婦人科で診てもらうことが重要です。
子宮頸がんについて
次に、子宮頸がんについてお話しします。
子宮頸がんのほとんどはヒトパピローマウイルスの感染が原因です。ヒトパピローマウイルスは略してHPVとも呼ばれます。HPVに感染する経路は基本的には性交渉です。性交渉の経験がある女性のうち、50-80%はHPVに感染したことがあると考えられています。
性交渉を経験する年頃になれば多くの人がHPVに感染しますが、そのうちの一部の女性が将来子宮頸がんを発症することになります。HPVに感染してから子宮頸がんになるまでの期間は、HPVの種類によって数年から数十年と幅広いです。10代で感染したHPVウイルスによって20代で子宮頸がんになることもあれば、20代で感染し40代で子宮頸がんになることもあります。
HPVには何十種類もあるのですが、そのうちがんになりやすいハイリスクタイプと呼ばれるものが15種類ほどあります。特にHPV16型、18型と呼ばれるタイプは子宮頸がんになりやすく、しかもがん化までの期間が短いとされています。
HPV16型では感染後4年以内に2.5%の人が、18型だと1%の人が子宮頸がんになります。ということは、早い人は10代で感染し、10代のうちに子宮頸がんを発症する可能性もあるということです。そうなると感染を予防するのが重要となります。
子宮頸がんワクチン(HPVワクチン)について

HPVの感染を予防するには、子宮頸がんワクチン(HPVワクチン)が有効です。以前のワクチンは16型と18型の2価ワクチンのみでしたが、2023年4月から他の7種類のハイリスク型を含めた9価ワクチンが公費で受けられることになりました。9価ワクチンだと、子宮頸がんの原因となるHPVの種類の大部分を予防することができます。
接種回数は2回で、1回目は小学6年生の年度から15歳の誕生日の前日までに接種することになっています。日本では、HPVワクチン副作用問題があり、接種率が1%にまで低下してしまいましたが、諸外国では多い国では接種率が70%と高い状態が維持されていました。そのため、先進国は軒並み子宮頸がんの死亡率が年々低下してきており、日本だけが死亡率が高くなっています。HPVワクチンで感染を予防することが子宮頸がんにならないように、亡くならないようにするための第一歩です。
もう一つ、子宮頸がんの発症を予防する方法として、20歳から始まる子宮がん検診があります。

HPVに感染しても、ほとんどの人は子宮頸がんになりません。それはHPVに感染しても70%が1年以内に、90%の人が3年以内に自分の免疫力で体から排除されるためです。排除されずに残っている場合は、前がん病変である“異形成”と呼ばれる状態に進行していきます。
異形成は、前がん病変と言っても、必ずしもがんになる訳ではありません。異形成は軽度→中等度→高度と進んでいきます。軽度異形成、中等度異形成で見つかっても、大部分の人が自然治癒してしまうので、まずは経過観察となります。レーザーで異形成の箇所を焼いてしまうこともあります。
高度異形成の場合には、高い確率でがん化することに加え、初期のがんが隠れている可能性があるので、子宮頸部を手術で切除します。
ただ、手術を行うと妊娠した際に早産・流産のリスクが高まるので、妊娠や出産を考えている若い女性ではレーザー治療だけを行うケースもあります。その場合には再発する危険があるので、定期的に検査をする必要があります。
ちなみに2023年に休井美郷さん、Youtuberのきりまるさん、あやなんさん、Rちゃんなどが高度異形成で手術をしたことを動画で報告しています。
子宮体がんのステージ分類と治療方針
ステージ1は子宮頸部にがんがとどまっている状態で、ステージ2は子宮頸部を超えて膣の一部まで広がっている状態です。高度異形成とステージ1の中でも表面だけにしか存在していない場合は、子宮頸部の切除で完治します。
ステージ1とステージ2の治療は、手術で膣の一部と子宮を切除します。子宮頸がんは放射線治療が効きやすいので、海外では放射線治療も行われます。外からの放射線照射と子宮頸部に器具を挿入し中からも放射線を照射します。中と外からのダブルの放射線治療で完治を目指します。
ステージ3はがんが膣の広範囲まで広がっている、子宮を飛び出して骨盤に広がっている、もしくはリンパ節転移がある状態です。がんの範囲が広く、手術でがんをすべて切除するのが難しいため、手術ではなく抗がん剤と放射線治療が行われます。
ステージ4は膀胱や直腸にがんが食い込んでいる、もしくは他の臓器に転移がある状態です。基本的には抗がん剤治療となりますが、場合によっては放射線治療も併用します。ステージ別の5年生存率はステージ1で93%、ステージ2は76%、ステージ3は62%、ステージ4は25%と、原因や治療法が異なっていても、子宮体がんとほぼ同じ生存率になっています。
子宮体がんが50代以降に発症のピークが見られるのに対して、子宮頸がんは20代30代という若い年齢で発症のピークが見られます。その年代に限れば、女性で最も多いがんである乳がんより3倍近く多く発症しています。
有名人では、仁科亜希子さん、原千晶さん、高橋メアリージュンさんなどが、20代30代で子宮頸がんになったことを公表しています。残念ながらお亡くなりになりましたが、SNSで有名な美容皮膚科の居原田麗先生も30代で子宮頸がんを発症しました。
毎年1万人の女性が子宮頸がんと診断されていて、約3000人が亡くなっています。子育て世代の母親が家族を残して亡くなるケースが多いことから、マザーキラーとも呼ばれています。

早期で見つかれば妊娠出産も可能ですが、進行して見つかると妊娠を諦めざるを得なくなります。子宮頸がんはワクチンで大部分が予防できます。最近では男性向けにも子宮頸がんワクチンの助成を始める自治体が出てきました。女性をHPV感染から守るだけでなく、HPV感染による男性の咽頭がんや肛門がんを予防する目的もあります。

ただ、HPVワクチンというと副作用が心配になるかもしれません。以前の動画でワクチンの副作用問題について解説していますので、ぜひそちらもご覧ください。
 濱元誠栄院長
濱元誠栄院長ワクチンと検診の両方で子宮頸がんを予防しましょう。
子宮がんついてのよくある質問
- 閉経して数年経ちますが、少し出血があります。検査した方が良いでしょうか?
-
閉経後の子宮体がんの患者さんの9割に不正出血があると言われていますので、必ず調べてください。
- 子宮体がんはどのように調べますか?
-
器具を用いて子宮内膜の細胞を採取して調べます。併せて経腟エコーで内膜の状態を調べることもあります。
- 子宮がん検診では、子宮体がんは調べないのですか?
-
子宮がん検診では子宮頸がんのみを調べます。自治体によっては(医師が必要と判断したら)子宮体がんも同時に検査します。
- 子宮内膜症は子宮体がんになりやすいですか?
-
子宮内膜症は子宮体がんなりません。子宮内膜症は何らかの原因で、子宮内膜が卵巣や腹腔などに発生したものを言います。子宮体がんになりやすいのは、子宮内膜異型増殖症という病気です。
- 子宮体がんの手術で卵巣は残したいのですが、可能でしょうか?
-
卵巣転移の可能性は否定できず、ガイドラインから外れますので、主治医とよく相談してください。
- 子宮体がんは手術すれば終了ですか?
-
病理検査で再発の可能性が高いという結果が出たら、手術後に抗がん剤治療を行います。
- 子宮体がんはロボット手術ができると聞きました。その方が良いでしょうか?
-
ステージ1の中でも早期の場合に限り、保険でロボット手術が可能です。傷が小さくて済むため回復が早く、がんセンターでは術後4日目には退院となるようです。
- 子宮頸部の高度異形成でも自然に治ることはありますか?
-
ありますが、自然治癒する可能性は低いので手術が勧められます。
- 子宮頸部の軽度異形成と言われました。性行為は控えた方が良いでしょうか?
-
性行為で悪化することはないので控える必要はありません。ただ、相手がHPVを持っていたら、自然治癒後も再感染する可能性があるので、コンドームを使用して再感染するリスクを減らした方が良いと思います。
- どの男性からHPVをうつされたか調べる方法はありますか?
-
男性器の表面を擦ってHPVを調べることはできますが、ウイルスを捉えるのは難しいです。もし、男性が尖圭コンジローマになることがあれば、HPVの感染が疑われます。
- 男性のHPVワクチンも副作用がありますか?
-
注射部位の腫れや痛み、頭痛、発熱、倦怠感、失神など女性と同じような副作用が見られるようです
- 子宮がん検診で、子宮がんは100%分かりますか?
-
正しく診断できる精度は50-80%と言われています。それなので、毎年検査を受けることをお勧めします。
- 子宮がん検診で「陽性」と出ました。がんでしょうか?
-
がんが疑われる、もしくはこれからがんに移行する可能性がある細胞が見られたということです。必ずしもがんではありません。
- 子宮頸がんには治りにくいものがあるとネットで見ました。どういうことでしょうか?
-
子宮頸がんには、膣側にできる扁平上皮がんと、体部側にできる腺がんがあります。線がんは扁平上皮がんよりも治療に反応しにくく、治りにくいです。
- 手術で子宮を取ったら、生活が不自由になったりしますか?
-
子宮とその周辺を広範囲に切除した場合、排尿障害や下肢のリンパ浮腫、腸閉塞などが起こる可能性があります。




















コメント